L’Alzheimer e il morbo di Parkinson sono condizioni neurodegenerative che colpiscono milioni di persone in tutto il mondo e che provocano un deterioramento progressivo delle funzioni cognitive e motorie. Queste patologie non solo influenzano la salute fisica degli individui, ma anche il loro benessere psicologico e sociale.
In questo contesto, la fisioterapia emerge come una strategia terapeutica fondamentale per migliorare la qualità della vita delle persone affette, rallentando la progressione della malattia.
Attraverso tecniche specifiche, esercizi mirati e programmi personalizzati, i fisioterapisti possono aiutare i pazienti a mantenere una maggiore autonomia e a prevenire complicanze legate alla immobilità.
Indice dei contenuti
Toggle
ALZHEIMER E IL PARKINSON: DI COSA PARLIAMO
L’Alzheimer è una forma comune di demenza, una condizione neurodegenerativa che provoca un progressivo deterioramento delle funzioni cognitive, inclusa la memoria, il pensiero e il comportamento.
Come funziona l’Alzheimer?
Nel cervello di una persona con Alzheimer, ci sono alcuni cambiamenti che danneggiano le cellule cerebrali. Due dei principali problemi sono:
- Placche amiloidi: Si tratta di accumuli di proteine che si formano tra le cellule cerebrali e possono interrompere la comunicazione tra di esse.
- Grovigli neurofibrillari: Questi sono accumuli di una proteina chiamata tau che si sviluppano all’interno delle cellule cerebrali. Anche questi impediscono alle cellule di funzionare correttamente.
Questi cambiamenti nel cervello portano alla morte delle cellule nervose e, con il tempo, a un declino generale delle funzioni cognitive.
ll morbo di Parkinson è anch’essa una malattia neurodegenerativa progressiva del sistema nervoso centrale.
Si caratterizza da una perdita di cellule nervose nella sostanza nera, una parte del cervello che produce dopamina, un neurotrasmettitore cruciale per il controllo dei movimenti. La carenza di dopamina porta a molte delle manifestazioni cliniche della malattia.
Ecco cosa succede nel cervello di una persona colpita dal Parkinson:
- Perdita di cellule dopaminergiche
- Sostanza nera: La malattia di Parkinson è caratterizzata dalla degenerazione delle cellule nervose nella sostanza nera (substantia nigra), un’area del cervello fondamentale per il controllo dei movimenti. La sostanza nera è una parte del sistema nervoso centrale che produce dopamina. Con la progressione della malattia, queste cellule neurotiche degenerano e muoiono, portando a una notevole diminuzione della dopamina disponibile.
- Riduzione della dopamina
- Dopamina: La dopamina è essenziale per la trasmissione dei segnali nervosi che controllano i movimenti muscolari e la coordinazione. Con la perdita di cellule dopaminergiche, la quantità di dopamina nel cervello diminuisce, portando a sintomi come tremori, rigidità, bradicinesia (lentezza nei movimenti) e instabilità posturale.
- Alterazioni nei circuiti cerebrali
- Circuito dei gangli della base: Il cervello utilizza circuiti complessi per regolare il movimento. I gangli della base, una serie di nuclei cerebrali, sono particolarmente coinvolti. La carenza di dopamina altera l’equilibrio tra i circuiti di attivazione e inibizione all’interno dei gangli della base, causando i sintomi motori caratteristici della malattia. La comunicazione tra queste strutture cerebrali viene compromessa, risultando in movimenti meno fluidi e coordinati.
- Presenza di corpi di Lewy
- Corpi di Lewy: Queste sono inclusioni cellulari anomale che si formano all’interno delle cellule nervose e sono considerate un segnale distintivo del morbo di Parkinson. I corpi di Lewy contengono una proteina chiamata alfa-sinucleina, che è associata alla neurodegenerazione. La loro presenza si pensa possa contribuire alla morte delle cellule e al deterioramento delle funzioni cerebrali.
- Impatti su altre aree cerebrali
Oltre ai cambiamenti nella sostanza nera e nei gangli della base, il morbo di Parkinson può influenzare altre aree del cervello:
- Corteccia cerebrale: Con l’avanzare della malattia, possono verificarsi cambiamenti nella corteccia cerebrale, incidendo su funzioni cognitive e comportamentali. I pazienti possono sperimentare difficoltà nella memoria, nell’attenzione e nella pianificazione.
- Sistema limbico: Questa zona del cervello, coinvolta nelle emozioni e nel comportamento, può essere colpita. Ciò spiega perché molti pazienti con Parkinson mostrano sintomi di depressione e ansia.
- Infiammazione e stress ossidativo
- Infiammazione cerebrale: Si sospetta che l’infiammazione nel cervello possa contribuire alla progressione della malattia, danneggiando ulteriormente le cellule dopaminergiche.
- Stress ossidativo: L’accumulo di specie reattive dell’ossigeno (ROS) può danneggiare le cellule nervose, contribuendo alla morte cellulare. Questo processo è in parte legato all’invecchiamento e all’esposizione a tossine ambientali.
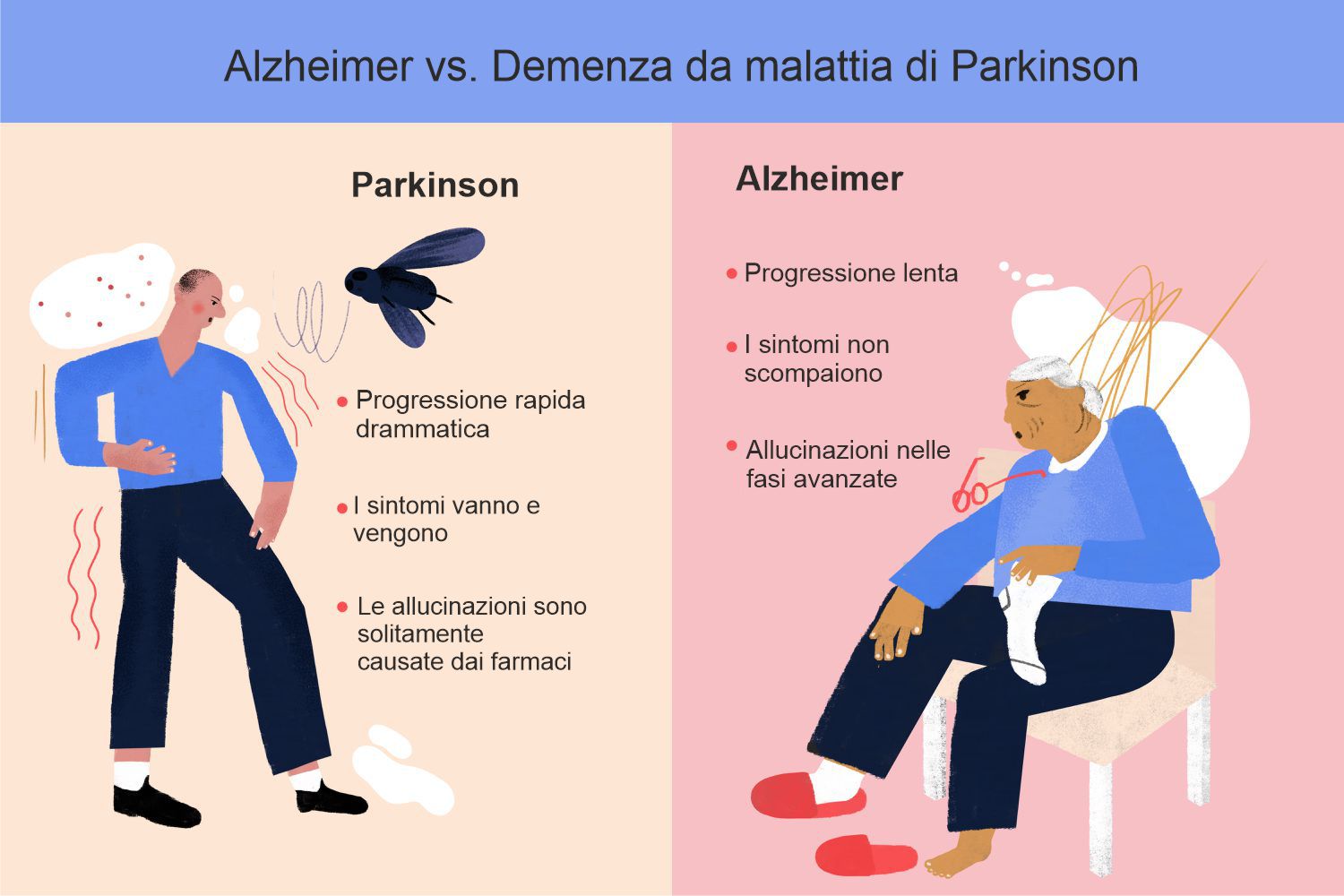
SINTOMI e CAUSE PRINCIPALI DELL’ALZHEIMER
I sintomi dell’Alzheimer possono variare da persona a persona, ma in generale includono:
- Difficoltà di memoria
- Confusione
- Problemi di linguaggio
- Cambiamenti nel comportamento
- Difficoltà nel prendere decisioni
Fasi dell’Alzheimer
L’Alzheimer si sviluppa generalmente in tre fasi:
- Fase lieve: I sintomi iniziano a comparire, come piccole perdite di memoria e difficoltà a ricordare parole. Le persone possono ancora condurre una vita abbastanza normale, ma i familiari possono notare i cambiamenti.
- Fase moderata: I sintomi diventano più evidenti. Le persone possono avere bisogno di aiuto nelle attività quotidiane come vestirsi, cucinare o gestire la casa. Possono anche avere difficoltà a riconoscere le persone a loro care.
- Fase avanzata: La perdita di memoria e le altre abilità cognitive peggiorano significativamente. Le persone possono perdere la capacità di comunicare e avere bisogno di assistenza continua per le necessità quotidiane.
Cause e fattori di rischio
Non si conoscono le cause esatte dell’Alzheimer, ma alcuni fattori possono aumentare il rischio, come:
- Età: Il rischio aumenta con l’avanzare dell’età, soprattutto dopo i 65 anni.
- Genetica: La presenza di alcuni geni può predisporre le persone a sviluppare la malattia.
- Stile di vita: Fattori come la dieta, l’esercizio fisico e le attività mentali possono influenzare il rischio.
SINTOMI E CAUSE PRINCIPALI DEL MORBO DI PARKINSON
I sintomi del morbo di Parkinson possono variare da persona a persona, ma generalmente si suddividono in sintomi motori e non motori.
Sintomi motori:
- Tremori: Movimenti involontari e ritmici, spesso iniziando da una mano o una gamba, visibili soprattutto a riposo.
- Rigidità muscolare: Tensione e resistenza nei muscoli, che impediscono movimenti fluidi e possono portare a dolore e difficoltà a muoversi.
- Bradicinesia: Difficoltà e lentezza nei movimenti. Le persone possono notare che ci vuole più tempo per completare attività quotidiane.
- Instabilità posturale: Difficoltà a mantenere l’equilibrio, aumentando il rischio di cadute.
- Cambiamenti nella scrittura (micrografia): La scrittura può diventare più piccola e il movimento può risultare meno coordinato.
Sintomi non motori:
- Cambiamenti dell’umore
- Disturbi del sonno
- Problemi cognitivi
- Problemi di comunicazione
Cause e fattori di rischio
Le cause esatte del morbo di Parkinson non sono completamente comprese, ma ci sono diversi fattori di rischio:
- Età: Il rischio di sviluppare la malattia aumenta con l’età, con la maggior parte dei casi che si verifica dopo i 60 anni.
- Genetica: La storia familiare di Parkinson può aumentare il rischio, anche se solo una piccola percentuale di casi è ereditario.
- Esposizione a tossine: L’esposizione a determinate sostanze chimiche o metalli pesanti potrebbe contribuire allo sviluppo della malattia.
ALZHEIMER E IL PARKINSON: COME SI DIAGNOSTICANO
Diagnosticare Alzheimer e Parkinson richiede un approccio complesso e multidisciplinare, poiché i sintomi possono sovrapporsi e le diagnosi possono essere difficili.
Ecco un riepilogo del processo diagnostico comune per entrambe le patologie:
Processo Diagnostico Integrato
- Anamnesi Clinica:
- Raccogliere informazioni sui sintomi, sulla loro evoluzione nel tempo, e sulla storia medica della persona, includendo anche la storia familiare, poiché alcune forme di queste malattie possono avere una componente genetica.
- Valutazione Cognitiva e Comportamentale:
- Attraverso test neuropsicologici, si valutano le funzioni cognitive (memoria, linguaggio, capacità di problem solving) e i cambiamenti del comportamento. Test come il Mini-Mental State Examination (MMSE) possono essere utilizzati per identificare eventuali deficit.
- Esame Neurologico:
- Un esame fisico e neurologico completo per valutare i sintomi motori e non motori. Per il morbo di Parkinson, si cerca l’eventuale presenza di tremori, rigidità e bradicinesia, mentre per l’Alzheimer si osservano segni di deterioramento cognitivo.
- Imaging Cerebrale:
- L’uso di tecniche come la risonanza magnetica (MRI) o la tomografia computerizzata (CT) aiuta a identificare eventuali cambiamenti strutturali nel cervello e a escludere altre patologie (come ictus o tumori) che potrebbero causare sintomi simili.
- Test di Risposta ai Farmaci:
- Nel caso del Parkinson, la valutazione di come il paziente risponde a trattamenti con farmaci dopaminergici (come la levodopa) può fornire indizi sulla diagnosi.
- Esami di Laboratorio:
- Test del sangue per escludere altre cause di sintomi cognitivi o motori, come carenze nutrizionali o disturbi metabolici. A volte, vengono esaminati anche liquidi cerebrospinali per valutare la presenza di biomarcatori associati a queste condizioni.
- Osservazione a Lungo Termine:
- In alcuni casi, il medico può decidere di monitorare il paziente nel tempo. La progressione dei sintomi e la comparsa di segni distintivi possono aiutare a confermare la diagnosi.
A CHI RIVOLGERSI PER LA DIAGNOSI DI QUESTE PATOLOGIE
La diagnosi di Alzheimer e Parkinson richiede un approccio multidisciplinare, con vari professionisti specialisti nel campo della neurologia, della psichiatria e della geriatria che collaborano per valutare i sintomi e formulare un piano di trattamento adeguato.
Le figure professionali che possono essere coinvolte nella diagnosi di queste patologie sono:
- Neurologi
- I neurologi sono i medici specializzati nello studio e nel trattamento dei disturbi del sistema nervoso. Sono i professionisti principali che diagnosticano malattie neurodegenerative come l’Alzheimer e il Parkinson. Effettuano esami neurologici, raccolgono anamnesi e possono prescrivere esami diagnostici.
- Geriatri
- I geriatri sono esperti nella cura di anziani e nei disturbi legati all’invecchiamento. Possono contribuire alla diagnosi dell’Alzheimer e del Parkinson, specialmente nei pazienti più anziani, considerando i molteplici aspetti clinici e le comorbidità.
- Psichiatri
- I psichiatri sono specialisti nella salute mentale e possono essere coinvolti nella diagnosi, soprattutto per escludere condizioni psicologiche che possono presentare sintomi simili a quelli dell’Alzheimer e per gestire eventuali disturbi dell’umore associati.
- Neuropsicologi
- I neuropsicologi effettuano valutazioni cognitive dettagliate attraverso test psicologici per identificare le funzioni cognitive compromesse. I loro risultati possono essere fondamentali per la diagnosi di Alzheimer.
- Radiologi
- I radiologi sono coinvolti nell’interpretazione di immagini cerebrali, come MRI o CT, per identificare eventuali anomalie strutturali nel cervello che potrebbero contribuire alla diagnosi.
- Fisioterapisti e Infermieri specializzati:
- Professionisti come infermieri specializzati in neurologia e terapisti occupazionali possono anche contribuire alla valutazione dei sintomi e alla gestione della malattia, pur non effettuando direttamente la diagnosi.
- Medico di base
- Il medico di famiglia può essere il primo professionista a notare sintomi o cambiamenti comportamentali e può riferire il paziente a specialisti per ulteriori valutazioni e diagnosi.

LA FISIOTERATERAPIA PER RALLENTARNE LA PROGRESSIONE DEGENERATIVA
Il fisioterapista gioca un ruolo cruciale nel fornire un approccio integrato alla gestione delle malattie neurodegenerative, contribuendo a mantenere l’autonomia e a migliorare la qualità della vita dei pazienti. La collaborazione tra fisioterapisti, neurologi e altri professionisti della salute è essenziale per garantire un trattamento efficace e completo e garantire il rallentamento della progressione degenerativa.
Ecco alcune delle principali funzioni e attività dei fisioterapisti in questo contesto:
- Valutazione Fisica
- I fisioterapisti effettuano valutazioni approfondite delle capacità motorie, della forza, dell’equilibrio e della coordinazione del paziente. Questa valutazione aiuta a identificare le aree che necessitano di attenzione e a personalizzare il piano di trattamento.
- Pianificazione e Implementazione del Trattamento
- Sviluppano programmi di riabilitazione su misura, con esercizi specifici per migliorare la mobilità, la forza e la resistenza. Questi programmi possono includere attività di stretching, allenamento della forza e esercizi aerobici.
- Miglioramento dell’Equilibrio e della Coordinazione
- Poiché le malattie neurodegenerative possono compromettere l’equilibrio e la coordinazione, i fisioterapisti lavorano con i pazienti per migliorare queste abilità, riducendo così il rischio di cadute e infortuni.
- Training della Mobilità
- Aiutano i pazienti a mantenere o recuperare la capacità di muoversi autonomamente, fornendo tecniche per alzarsi, camminare e utilizzare ausili per la mobilità quando necessario.
- Educazione e Consapevolezza
- Forniscono informazioni e supporto ai pazienti e alle loro famiglie riguardo alle malattie neurodegenerative, sulle strategie per ottimizzare l’autonomia quotidiana e sull’importanza dell’attività fisica.
- Gestione del Dolore e delle Contratture
- Utilizzano tecniche di terapia manuale, mobilizzazione e stretching per alleviare il dolore e prevenire contratture muscolari, migliorando così il comfort del paziente.
- Supporto alla Sicurezza
- Aiutano a modificare l’ambiente domestico per renderlo più sicuro e accessibile, suggerendo opportunità per adattamenti fisici e ausili.
- Promozione della Salute e del Benessere
- Favoriscono uno stile di vita attivo e sano, oltre a fornire strategie per la gestione dello stress e per il miglioramento del benessere psicologico.

INTERVENTI FISIOTERAPICI SPECIFICI PER IL TRATTAMENTO DELLE MALATTIE NEURODEGENERATIVE
- Esercizi di Mobilità e Stretching
- Obiettivo: Mantenere e migliorare la gamma di movimento articolare.
- Esempi: Esercizi di allungamento passivi e attivi, che aiutano a prevenire la rigidità muscolare, migliorando la flessibilità.
- Allenamento della Forza
- Obiettivo: Incrementare la forza muscolare, fondamentale per le attività quotidiane.
- Esempi: Utilizzo di pesi leggeri, bande elastiche o esercizi a corpo libero per rinforzare i gruppi muscolari principali.
- Esercizi per l’Equilibrio
- Obiettivo: Ridurre il rischio di cadute e migliorare la stabilità.
- Esempi: Esercizi in piedi su una gamba, squat, camminare su una linea retta, e addestramento su superfici instabili.
- Rieducazione Gait (Andatura)
- Obiettivo: Migliorare la camminata e correggere eventuali pattern di andatura alterati.
- Esempi: Tecniche specifiche per migliorare l’andatura, come l’uso di ausili, la visualizzazione dei passi e l’allenamento sulla pressione plantare.
- Terapia Manuale
- Obiettivo: Ridurre tensioni muscolari e migliorare la mobilità.
- Esempi: Tecniche di mobilizzazione articolare, massaggi e manipolazioni per alleviare il dolore e la rigidità.
- Esercizi Aerobici
- Obiettivo: Migliorare la resistenza cardiorespiratoria e il benessere generale.
- Esempi: Attività come camminare, nuotare o utilizzare una cyclette, adattate alle capacità del paziente.
- Tecniche di respirazione e rilassamento
- Obiettivo: Ridurre lo stress e migliorare la consapevolezza corporea.
- Esempi: Esercizi di respirazione profonda e tecniche di rilassamento muscolare che possono aiutare a gestire ansia e tensione.
- Addestramento alla mobilità
- Obiettivo: Facilitare il movimento in autonomia e l’utilizzo di ausili.
- Esempi: Insegnare l’uso corretto di bastoni, deambulatori o carrozzine e tecniche per alzarsi da seduti o sdraiati.
- Attività di gruppo
- Obiettivo: Promuovere la socializzazione e il supporto tra i pazienti.
- Esempi: Sessioni di esercizio di gruppo, danza o pratiche di movimento creativo, che favoriscono l’interazione sociale e il supporto reciproco.
- Programmi di educazione e consapevolezza
- Obiettivo: Educare i pazienti e i familiari sulle malattie neurodegenerative e sulla gestione della condizione.
- Esempi: Sessioni informative che trattano l’importanza dell’esercizio fisico, strategie per migliorare la vita quotidiana e la gestione dei sintomi.
BENEFICI PSICOLOGICI E SOCIALI DELLA FISIOTERAPIA
La fisioterapia nel trattamento delle malattie neurodegenerative offre non solo benefici fisici, ma anche importanti vantaggi psicologici e sociali.
Benefici Psicologici
- Miglioramento dell’Autonomia:
- Gli esercizi e le tecniche insegnate dai fisioterapisti aiutano i pazienti a mantenere o ripristinare la loro capacità di svolgere attività quotidiane, contribuendo a una maggiore autonomia.
- Aumento della Fiducia in sé stessi:
- Il progresso nelle capacità motorie e la maggiore indipendenza possono migliorare l’autoefficacia e la fiducia in sé stessi dei pazienti, riducendo la sensazione di impotenza spesso associata alle malattie degenerative.
- Riduzione dello stress e dell’ansia:
- L’attività fisica regolare è dimostrata efficace nel ridurre sintomi di ansia e stress. Il fisioterapista fornisce strategie per la gestione dello stress attraverso l’esercizio fisico e la consapevolezza.
- Stabilizzazione dell’umore:
- L’esercizio fisico può influenzare positivamente l’umore, diminuendo i sintomi di depressione, che sono comuni nelle persone con malattie neurodegenerative.
- Supporto emotivo:
- La relazione con il fisioterapista fornisce un sostegno emotivo, creando un ambiente incoraggiante e di ascolto, fondamentale per affrontare i cambiamenti emotivi legati alla malattia.
Benefici Sociali
- Integrazione Sociale:
- La fisioterapia spesso prevede attività di gruppo, che possono aiutare i pazienti a socializzare e a condividere esperienze con altri, riducendo l’isolamento sociale.
- Creazione di Rete di Supporto:
- Attraverso la partecipazione a sessioni di fisioterapia, i pazienti possono stabilire connessioni con altri pazienti e con i loro familiari, creando reti di supporto sia sociale che emozionale.
- Miglioramento della Qualità delle Relazioni:
- Lavorare con i fisioterapisti e partecipare a sessioni di gruppo può migliorare le dinamiche familiari, poiché i familiari possono anche essere coinvolti nel processo riabilitativo, facilitando una migliore comprensione della malattia.
- Educazione e Consapevolezza:
- I fisioterapisti educano i pazienti e le loro famiglie sulle malattie neurodegenerative, contribuendo a una maggiore consapevolezza e comprensione, che può ridurre i pregiudizi e le paure associate.
- Incoraggiamento a Partecipare ad Attività Fisiche e Ricreative:
- I fisioterapisti incentivano la partecipazione a varie attività fisiche, come gruppi di esercizio o sport adattati, che possono favorire l’inclusione sociale.
POSSIBILI SVILUPPI NELLA RICERCA E NELLE TECNICHE DI FISIOTERAPIA PER LE MALATTIE DEGENERATIVE
La ricerca e l’innovazione nelle tecniche di fisioterapia per il trattamento delle malattie neurodegenerative stanno avanzando rapidamente, offrendo nuove prospettive e approcci per migliorare la qualità della vita dei pazienti. Ecco alcuni dei possibili sviluppi futuri:
- Tecnologie Indossabili e Telemedicina: Dispositivi per monitorare i pazienti e sessioni di fisioterapia virtuali per aumentare l’accesso alle cure.
- Realtà Virtuale e Aumentata: Utilizzo di ambienti immersivi per rendere la riabilitazione più coinvolgente e motivante.
- Terapie Robotiche: Impiego di robot per supportare il movimento e migliorare le capacità motorie.
- Approcci Multidisciplinari: Integrazione della fisioterapia con altre professioni sanitarie per un trattamento olistico.
- Personalizzazione del Trattamento: Utilizzo di dati genetici e biomarcatori per adattare i programmi riabilitativi alle esigenze specifiche.
- Studio della Plasticità Cerebrale: Ricerca su come stimolare la plasticità cerebrale per migliorare il recupero motorio.
- Materiali e Ausili Innovativi: Sviluppo di nuovi dispositivi ortopedici per aumentare il comfort e la funzionalità.
CONTATTACI CON FIDUCIA E PRENOTA LA TUA VISITA FISIOTERAPICA CON UN NOSTRO SPECIALISTA
cell: 3382271519






