La sindrome metabolica è un insieme di condizioni che si presentano in concomitanza, aumentando il rischio di malattie cardiovascolari, ictus e diabete di tipo 2. Queste condizioni comprendono:
- Obesità addominale: Accumulo di grasso principalmente nella zona addominale, misurata dalla circonferenza vita.
- Ipertensione: Pressione sanguigna elevata.
- Glicemia a digiuno elevata: Livelli di zucchero nel sangue elevati a digiuno, indicativi di resistenza all’insulina.
- Dislipidemia: Livelli anormali di lipidi nel sangue, come trigliceridi elevati e colesterolo HDL basso.
Indice dei contenuti
Toggle
LA SINDROME METABOLICA: QUALI SONO LE CAUSE?
Le cause esatte della sindrome metabolica non sono completamente comprese, ma una combinazione di fattori genetici, stile di vita e dieta giocano un ruolo importante.
I fattori di rischio includono:
- Sedentarietà: Una vita poco attiva contribuisce all’obesità e alla resistenza all’insulina.
- Dieta non salutare: Diete ricche di zuccheri, grassi saturi e carboidrati raffinati possono aumentare il rischio.
- Sovrappeso/Obesità: L’eccesso di peso, specialmente intorno alla vita, è un fattore di rischio significativo.
- Insulino-resistenza: Il corpo non risponde correttamente all’insulina, portando a livelli elevati di zucchero nel sangue.
LE MALATTIE DELL’INTESTINO COLLEGATE ALLA SINDROME METABOLICA
La sindrome metabolica è associata a diverse malattie dell’intestino e disturbi gastrointestinali. Queste connessioni riflettono l’interazione complessa tra il metabolismo, l’infiammazione sistemica e la salute dell’intestino. Alcune delle principali malattie dell’intestino collegate alla sindrome metabolica includono:
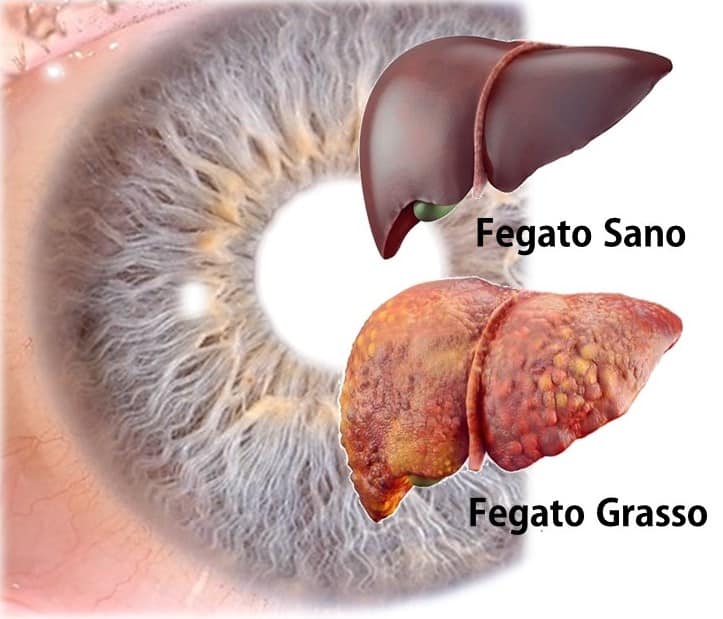
1. STEATOSI EPATICA NON ALCOLICA (NAFLD)
La steatosi epatica non alcolica è una condizione caratterizzata dall’accumulo di grasso nel fegato non dovuto al consumo di alcol. È strettamente associata alla sindrome metabolica, obesità, dislipidemia e insulino-resistenza. NAFLD può progredire in steatoepatite non alcolica (NASH), che può portare a cirrosi e insufficienza epatica.
2. MALATTIA DIVERTICOLARE
La malattia diverticolare dell’intestino è caratterizzata dalla formazione di piccoli sacchetti (diverticoli) nelle pareti del colon. L’obesità e una dieta povera di fibre, entrambe comuni nelle persone con sindrome metabolica, sono fattori di rischio per lo sviluppo della malattia diverticolare.
3. SINDROME DELL’INTESTINO IRRITABILE (IBS)
La sindrome dell’intestino irritabile è un disturbo gastrointestinale funzionale che può essere più comune nelle persone con sindrome metabolica. I meccanismi non sono completamente chiari, ma si ipotizza che l’infiammazione di basso grado e le alterazioni del microbiota intestinale possano giocare un ruolo.
4. MALATTIA DA REFLUSSO GASTROESOFAGEO (GERD)
La malattia da reflusso gastroesofageo è una condizione in cui l’acido dallo stomaco risale nell’esofago, causando bruciore di stomaco e altri sintomi. L’obesità addominale, comune nella sindrome metabolica, è un fattore di rischio significativo per GERD.
5. CANCRO DEL COLON-RETTO
Esiste un’associazione tra la sindrome metabolica e un rischio aumentato di sviluppare il cancro del colon-retto. I fattori di rischio comuni, come l’obesità, una dieta povera e la resistenza all’insulina, contribuiscono a questo rischio aumentato.
6. DISBIOSI INTESTINALE
La disbiosi intestinale, uno squilibrio nel microbiota intestinale, è spesso osservata nelle persone con sindrome metabolica. Questo squilibrio può contribuire all’infiammazione sistemica e all’ insulino-resistenza, aggravando ulteriormente la sindrome metabolica e le sue complicanze.
7. MALATTIA INFIAMMATORIA INTESTINALE (IBD)
Sebbene la connessione sia meno diretta, esistono prove che la sindrome metabolica possa influenzare la gravità e la gestione delle malattie infiammatorie intestinali come il morbo di Crohn e la colite ulcerosa. L’infiammazione cronica e l’insulino-resistenza possono peggiorare i sintomi dell’IBD.

LA SINDROME METABOLICA: I SINTOMI
La sindrome metabolica spesso non presenta sintomi evidenti di per sé, ma le condizioni associate possono manifestare segni e sintomi specifici. Le persone con sindrome metabolica possono presentare i seguenti sintomi legati alle condizioni che compongono la sindrome:
- Obesità addominale:
- Accumulo di grasso intorno alla vita: Una circonferenza della vita elevata, con una distribuzione del grasso predominante nell’addome.
- Ipertensione:
- Pressione sanguigna elevata: Spesso asintomatica, ma in alcuni casi può causare mal di testa, vertigini o visione offuscata.
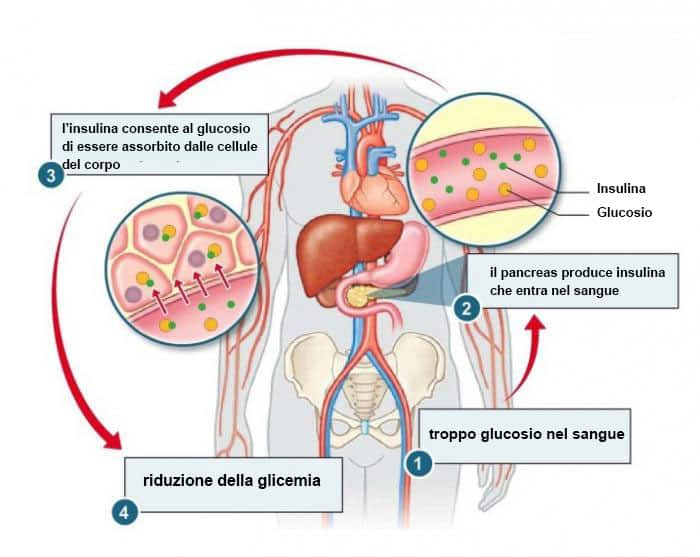
- Glicemia a digiuno elevata (prediabete o diabete di tipo 2):
- Aumento della sete e della minzione: Segni di glicemia alta.
- Stanchezza: Sensazione di stanchezza e affaticamento.
- Visione offuscata: Problemi di vista legati a livelli elevati di zucchero nel sangue.
- Dislipidemia:
- Trigliceridi elevati: Generalmente non provoca sintomi specifici, ma può contribuire a malattie cardiovascolari.
- Colesterolo HDL basso: Anche questo spesso asintomatico, ma associato a un rischio maggiore di malattie cardiache.
SINTOMI COMUNI ASSOCIATI
Anche se la sindrome metabolica stessa non sempre presenta sintomi chiari, può aumentare il rischio di sviluppare altre condizioni che hanno sintomi più evidenti:
- Malattie Cardiovascolari: Dolore toracico (angina), infarti o ictus.
- Diabete di Tipo 2: Sete eccessiva, aumento della fame, visione offuscata, frequente necessità di urinare, e ferite che guariscono lentamente.
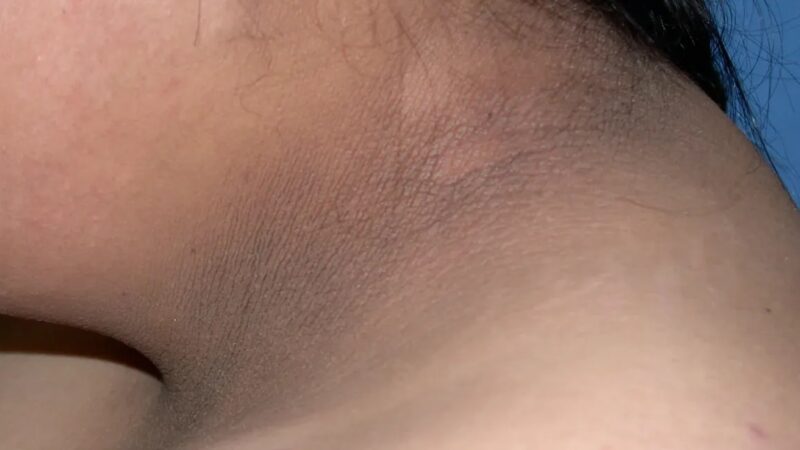
SEGNI DI INSULINO-RESISTENZA
Un segno fisico di insulino-resistenza, che è spesso presente nelle persone con sindrome metabolica, è l’acantosi nigricans, caratterizzata da aree di pelle scura, spessa e vellutata, spesso situate nelle pieghe e pieghe del corpo come il collo, le ascelle e l’inguine.

DIAGNOSI DELLA SINDROME METABOLICA
La diagnosi della sindrome metabolica viene generalmente effettuata da un medico. Questo può essere un medico di base, un internista, un endocrinologo o un cardiologo. La diagnosi si basa su una combinazione di esami clinici, valutazioni di laboratorio e l’anamnesi del paziente. Ecco i principali passaggi per la diagnosi:
1. Esame fisico
- Misurazione della circonferenza della vita: Per valutare l’obesità addominale.
- Misurazione della pressione sanguigna: Per verificare la presenza di ipertensione.
2. Esami di laboratorio
- Esami del sangue: Per misurare i livelli di trigliceridi, colesterolo HDL e glicemia a digiuno.
- Trigliceridi: Un livello di trigliceridi pari o superiore a 150 mg/dL.
- Colesterolo HDL: Un livello di HDL inferiore a 40 mg/dL negli uomini e inferiore a 50 mg/dL nelle donne.
- Glicemia a digiuno: Un livello di glucosio nel sangue pari o superiore a 100 mg/dL.
3. Valutazione clinica
- Anamnesi del paziente: Raccolta di informazioni riguardanti lo stile di vita, l’alimentazione, l’attività fisica e eventuali condizioni mediche preesistenti.
- Storia familiare: Considerazione di eventuali casi di diabete, malattie cardiovascolari o sindrome metabolica nella famiglia del paziente.
Una diagnosi precoce della sindrome metabolica è fondamentale per prevenire le complicanze a lungo termine, come malattie cardiovascolari e diabete di tipo 2. La gestione efficace della sindrome metabolica può includere cambiamenti nello stile di vita, trattamenti farmacologici e monitoraggio regolare delle condizioni di salute del paziente.

CRITERI DIAGNOSTICI
La diagnosi di sindrome metabolica viene fatta se sono presenti almeno tre dei seguenti criteri, come definiti dal National Cholesterol Education Program (NCEP) Adult Treatment Panel III (ATP III):
- Circonferenza della vita:
- Uomini: ≥ 102 cm
- Donne: ≥ 88 cm
- Trigliceridi: ≥ 150 mg/dL
- Colesterolo HDL:
- Uomini: < 40 mg/dL
- Donne: < 50 mg/dL
- Pressione sanguigna: ≥ 130/85 mmHg
- Glicemia a digiuno: ≥ 100 mg/dL
RUOLO DEGLI SPECIALISTI
- Medico di base: Può fare la prima valutazione e la diagnosi iniziale, oltre a gestire il trattamento iniziale.
- Internista: Specializzato nella gestione delle malattie croniche e complesse, può approfondire la diagnosi e il trattamento.
- Endocrinologo: Specializzato nei disturbi metabolici e ormonali, può essere coinvolto nella gestione di condizioni come il diabete e la resistenza all’insulina.
- Cardiologo: Può essere consultato se il paziente presenta un rischio elevato di malattie cardiovascolari.
TRATTAMENTO E PREVENZIONE
Il trattamento della sindrome metabolica si basa su cambiamenti nello stile di vita e, se necessario, sull’uso di farmaci. Le principali strategie includono:
- Dieta sana: Ricca di frutta, verdura, cereali integrali, proteine magre e grassi sani.
- Esercizio fisico: Almeno 30 minuti di attività fisica moderata la maggior parte dei giorni della settimana.
- Perdita di peso: Riduzione del peso corporeo per migliorare la salute generale.
- Farmaci: Per controllare la pressione sanguigna, i livelli di zucchero nel sangue e i lipidi.
Prevenire la sindrome metabolica implica l’adozione di uno stile di vita sano, mantenendo un peso corporeo adeguato, facendo regolare attività fisica e seguendo una dieta equilibrata. Consultare un medico è essenziale per una diagnosi corretta e un piano di trattamento adeguato.

IL RUOLO DELLA FISIOTERAPIA
La fisioterapia svolge un ruolo significativo nella gestione e nel trattamento della sindrome metabolica, principalmente attraverso l’esercizio fisico strutturato e la promozione di uno stile di vita attivo. Ecco come la fisioterapia può essere utile:
1. Valutazione iniziale
Un fisioterapista esegue una valutazione iniziale per determinare il livello di fitness del paziente, le limitazioni fisiche e qualsiasi condizione preesistente che possa influenzare il programma di esercizio. Questa valutazione può includere:
- Test di forza muscolare
- Valutazione della flessibilità
- Test di resistenza cardiovascolare
- Analisi della postura e della biomeccanica del movimento
2. Piano di esercizio personalizzato
Basato sulla valutazione iniziale, il fisioterapista crea un piano di esercizio personalizzato che tenga conto delle esigenze e delle capacità individuali del paziente.
Gli obiettivi principali di un programma di esercizio per la sindrome metabolica includono:
- Migliorare la resistenza cardiovascolare
- Aumentare la forza muscolare
- Migliorare la flessibilità e la mobilità
- Ridurre il grasso corporeo, specialmente l’obesità addominale

GLI ESERCIZI CONSIGLIATI
Un programma di esercizio per la sindrome metabolica può includere una combinazione di:
- Esercizi aerobici: Camminare, correre, nuotare, andare in bicicletta o utilizzare macchine cardio come il tapis roulant o la cyclette. Questi esercizi aiutano a migliorare la resistenza cardiovascolare e a bruciare calorie.
- Esercizi di resistenza: Sollevamento pesi o esercizi con bande elastiche per aumentare la forza muscolare e migliorare il metabolismo basale.
- Esercizi di flessibilità e stretching: Per migliorare la mobilità e prevenire lesioni.
- Esercizi di equilibrio e coordinazione: Possono essere utili per migliorare la stabilità e prevenire cadute, soprattutto negli individui anziani.

EDUCAZIONE E SUPPORTO
Il fisioterapista fornisce anche educazione su come mantenere uno stile di vita attivo e sano. Questo può includere:
- Consigli sulla postura e l’ergonomia: Per evitare lesioni durante l’attività fisica e le attività quotidiane.
- Gestione dello stress: Tecniche di rilassamento e mindfulness per ridurre lo stress, che può avere un impatto negativo sulla sindrome metabolica.
- Monitoraggio dei progressi: Valutazioni periodiche per monitorare i progressi e adattare il programma di esercizio secondo necessità.
I BENEFICI DEL MEDICAL FITNESS
L’attività fisica assistita supportata da fisiologi e fisioterapisti qualificati ha molti benefici per le persone con sindrome metabolica, tra cui:
- Riduzione della pressione sanguigna
- Miglioramento dei livelli di colesterolo: Aumento del colesterolo HDL e riduzione dei trigliceridi.
- Controllo della glicemia: Miglioramento della sensibilità all’insulina e riduzione dei livelli di zucchero nel sangue.
- Perdita di peso: Riduzione del grasso corporeo, specialmente dell’obesità addominale.
- Miglioramento della salute mentale: Riduzione dei sintomi di depressione e ansia, miglioramento del benessere generale.
CONCLUSIONI
La fisioterapia è un componente chiave nel trattamento della sindrome metabolica, in quanto fornisce un approccio strutturato e personalizzato per migliorare la salute fisica e ridurre il rischio di complicanze associate.
Collaborare con un fisioterapista può aiutare le persone con sindrome metabolica a raggiungere e mantenere uno stile di vita sano e attivo.

IL RUOLO DEL NUTRIZIONISTA NELLA SINDROME METABOLICA
Il ruolo del nutrizionista nella gestione della sindrome metabolica è cruciale. Un nutrizionista può fornire consulenza dietetica personalizzata e piani alimentari specifici per aiutare i pazienti a migliorare la loro salute metabolica e a ridurre il rischio di malattie cardiovascolari e diabete di tipo 2.
Ecco come un nutrizionista può contribuire alla gestione della sindrome metabolica:
1. Valutazione Nutrizionale Iniziale
Il medico nutrizionista inizia con una valutazione completa delle abitudini alimentari, dello stato nutrizionale e delle condizioni mediche del paziente. Questa valutazione include:
- Analisi delle abitudini alimentari: Frequenza e qualità dei pasti, consumo di cibi ad alto contenuto calorico, grassi saturi, zuccheri aggiunti e carboidrati raffinati.
- Valutazione dello stato nutrizionale: Peso corporeo, indice di massa corporea (BMI), circonferenza vita, e analisi dei parametri biochimici come i livelli di glucosio, trigliceridi e colesterolo.
- Storia medica e familiare: Presenza di condizioni mediche preesistenti e fattori di rischio genetici.
2. Piano Alimentare Personalizzato
In base alla valutazione iniziale, il medico nutrizionista sviluppa un piano alimentare personalizzato che tenga conto delle esigenze specifiche del paziente. Questo piano può includere:
- Bilanciamento dei macronutrienti: Proporzioni appropriate di carboidrati, proteine e grassi sani.
- Riduzione dei carboidrati raffinati e degli zuccheri aggiunti: Sostituzione con carboidrati complessi e alimenti a basso indice glicemico.
- Aumento dell’assunzione di fibre: Consumare più frutta, verdura, legumi e cereali integrali per migliorare la salute intestinale e controllare la glicemia.
- Incorporazione di grassi sani: Aggiunta di grassi monoinsaturi e polinsaturi provenienti da fonti come olio d’oliva, noci, semi e pesce.
- Controllo delle porzioni: Strategie per evitare l’eccesso di cibo e mantenere un peso corporeo sano.
3. Educazione Alimentare
Il nutrizionista educa il paziente sulle scelte alimentari salutari e su come leggere le etichette degli alimenti per identificare ingredienti dannosi come zuccheri nascosti e grassi saturi. Questo può includere:
- Consigli per fare la spesa: Come selezionare alimenti freschi e nutrienti al supermercato.
- Tecniche di cottura salutare: Metodi di preparazione dei cibi che riducono l’uso di grassi non salutari e conservano i nutrienti.
- Gestione dei pasti fuori casa: Suggerimenti per fare scelte sane quando si mangia al ristorante o si ordinano cibi da asporto.
4. Monitoraggio e Supporto Continuo
Il nutrizionista fornisce supporto e monitoraggio continuo per aiutare il paziente a rimanere motivato e a fare progressi verso i suoi obiettivi di salute. Questo può includere:
- Follow-up regolari: Incontri periodici per valutare i progressi, apportare modifiche al piano alimentare e affrontare eventuali difficoltà.
- Supporto comportamentale: Strategie per superare le abitudini alimentari negative e sviluppare una relazione più sana con il cibo.
- Collaborazione con altri professionisti della salute: Lavoro in team con medici, fisioterapisti e altri specialisti per un approccio integrato alla gestione della sindrome metabolica.
5. Prevenzione delle Complicazioni
Il nutrizionista aiuta a prevenire le complicazioni della sindrome metabolica attraverso l’adozione di una dieta equilibrata e uno stile di vita sano. Questo può includere:
- Riduzione del rischio di malattie cardiache: Modifiche dietetiche per abbassare il colesterolo LDL e i trigliceridi, e aumentare il colesterolo HDL.
- Controllo della glicemia: Strategie alimentari per mantenere livelli stabili di zucchero nel sangue e migliorare la sensibilità all’insulina.
- Gestione del peso: Aiutare il paziente a raggiungere e mantenere un peso corporeo sano attraverso una dieta equilibrata e sostenibile.
In sintesi, il nutrizionista gioca un ruolo fondamentale nella gestione della sindrome metabolica, fornendo consulenza dietetica personalizzata, educazione alimentare, supporto continuo e prevenzione delle complicazioni. Un approccio integrato e multidisciplinare è essenziale per migliorare la salute e la qualità della vita dei pazienti con sindrome metabolica.
Lo staff del CENTRO FISIOTERAPICO FISIOKLINIC e’ composto da un team di professionisti, medici e terapisti, di elevato profilo professionale e di comprovata esperienza, costantemente aggiornati sulle piu’ recenti tecniche e strategie terapeutiche e diagnostiche, in grado di seguirti nel tuo percorso per il trattamento della sindrome metabolica.
CONTATTACI CON FIDUCIA E PRENOTA LE TUE VISITE CON UN NOSTRO SPECIALISTA
Info: 3382271519 anche whatsApp
In alternativa, puoi prenotare direttamente sulla pagina dedicata del nostro sito web.






